
For English version click Question of Flow
Riprendo la storia di Manuel, un paziente che ventila in VCV o meglio in AC – VCV:
• VT= 400 ml
• FR = 20
• I:E=1:1 (= Ti/Ttot 50%)
Queste impostazioni producono un ciclo respiratorio= 60/20=3 sec; Tempo inspiratorio=1.5 sec e un tempo espiratorio=1.5 sec.
Supponiamo a questo punto che il nostro medico di guardia ci chieda di ridurre la frequenza respiratoria a 12 atti/min.
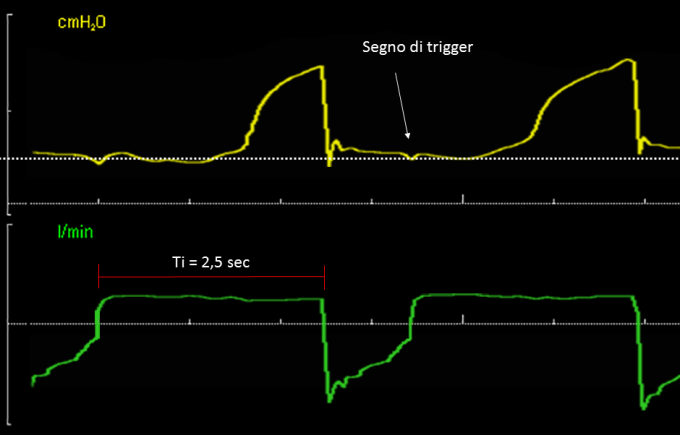
Portando la frequenza impostata a 12 atti/min e lasciando inalterato il rapporto I:E=1:1 si genera una variazione della durata del ciclo respiratorio, che passerà da 3 a 5 secondi, con conseguente aumento sia del Ti che diventerà di 2.5 secondi che del Tesp 2.5 secondi. (Figura 1)
Utilizziamo il metodo per l’analisi.
1. Guardare le curve di pressione (in giallo) e flusso (in verde).
2. Individuare la fase inspiratoria e quella espiratoria. Sulla curva di flusso è fase inspiratoria quando la linea è al di sopra dello zero ed espiratoria quando è al di sotto.
3. Verificare l’attivazione dei muscoli inspiratori/attivazione trigger.
Ben evidente è il segno di trigger sulla curva di pressione, caratterizzato da un’incisura o deflessione.
4. Valutare come si modifica la curva di pressione durante l’inspirazione.
Osservando il monitoraggio nella figura 1 rileviamo la prima anomalia. Durante la fase inspiratoria la PAW non aumenta subito: rimane per un secondo e mezzo al livello di PEEP, per subire, poi, un incremento.
Il mancato aumento della PAW durante l’inspirazione è un classico segno di asincronia di flusso. La causa potrebbe essere un’intensa attivazione della muscolatura inspiratoria durante l’insufflazione o un’errata impostazione del ventilatore che eroga un flusso troppo basso per le richieste del paziente.
Che cosa succede esattamente?
Il flusso inspiratorio durante VCV è costante, e rappresenta la variabile indipendente; non subisce quindi variazioni al variare delle richieste del paziente e dipende unicamente da com’è stata impostata la ventilazione (tempo inspiratorio e volume corrente). Ben più interessante è la variabile dipendente, cioè la PAW, che fornisce preziose informazioni sul sistema toraco-polmonare e sul grado d’interazione tra paziente e ventilatore.
Nell’asincronia di flusso in A/C-VCV si genera uno squilibrio: il flusso generato dal ventilatore è insufficiente a soddisfare le richieste del paziente.
L’attivazione della muscolatura inspiratoria non conduce a un aumento del flusso (poiché è la variabile indipendente), ma a una visibile riduzione della PAW.
Perché?
Possiamo spiegare quanto succede con l’equazione di moto dell’apparato respiratorio:
PAW = P0 + Pel + Pres + (-Pmusc) =
= PEEP totale + Volume corrente x Elastanza + Flusso x Resistenze + (- Pressione dei muscoli respiratori)
Se l’attività della muscolatura (Pmusc) genera un flusso inspiratorio maggiore di quello erogato dal ventilatore si assiste a una riduzione della PAW.
5. Rilevare l’eventuale attivazione dei muscoli espiratori.
Guardiamo la fine della fase inspiratoria e l’inizio di quella espiratoria: non vi è attivazione precoce dei muscoli espiratori.
6. Osservare la fase espiratoria.
Un’espirazione passiva è caratterizzata da un picco di flusso iniziale e un andamento decrescente con concavità rivolta verso il basso. Nell’immagine vi è segno di espirazione attiva perché non si nota una concavità del flusso. Altro dato da rilevare è la precoce cessazione dell’espirazione, manifestata dal mancato ritorno del flusso espiratorio sulla linea dello zero: se a fine espirazione il volume corrente non è stato espirato completamente, si genera iperinflazione dinamica. In condizioni di iperinflazione dinamica, a fine espirazione negli alveoli rimane una pressione positiva residua, chiamata pressione positiva di fine espirazione intrinseca (PEEPi).
Quale importanza attribuire alla PEEPi?
La PEEP intrinseca (come anche la PEEP esterna) potrebbe ridurre la portata cardiaca o mettere il polmone a rischio di sovradistensione a fine inspirazione. Potrebbe, inoltre, ridurre la velocità dell’aria insufflata e aumentare il lavoro respiratorio durante le ventilazioni assistite e nel respiro spontaneo, con conseguente stress dei muscoli respiratori.
La ventilazione di Manuel insegna che una semplice variazione del setting può causare qualche problema.
Quando utilizziamo i sistemi di controllo del ciclaggio (Ti/Ttot o I:E) è importante capire che al variare della frequenza respiratoria impostata subisco una variazione del tempo inspiratorio. Nel caso di Manuel una riduzione della FR ha portato ad un aumento del Ti, che a sua volta conduce alla riduzione della velocità di erogazione del VT impostato. Se 400 ml devono essere erogati in 1,5 sec il flusso sarà di 267 ml/sec, se invece devono essere erogati in 2,5 secondi il flusso sarà di 160 ml/sec.
Il Ti rimane costante in base ai tempi di ciclo respiratori impostati (FR impostata e I:E), quindi, per poter aumentare la frequenza respiratoria a 18 atti/min Manuel è costretto a sacrificare buona parte del tempo espiratorio.
Si ripete che questa situazione può generare:
● aumento rilevante del lavoro respiratorio del paziente;
● iperinflazione dinamica. I pazienti dopo un tempo inspiratorio lungo, spesso non dedicano molto tempo all’espirazione, perché hanno bisogno di una nuova inspirazione per placare la fame d’aria, tuttavia se l’espirazione viene troncata precocemente si può generare PEEPi.
CONSIGLI PRATICI:
- Su alcuni ventilatori s’imposta direttamente il tempo inspiratorio in secondi e non il rapporto I:E o Ti/Ttot, poco importa, basta dare un occhio al setting della ventilazione per capire come è stato programmato e sapremo comportarci di conseguenza. Nei ventilatori che utilizzano il rapporto I:E è necessario prestare attenzione alle variazioni di frequenza respiratoria impostata, in quanto modificano la durata del ciclo respiratorio e di conseguenza dei tempi di ciclaggio.
- Controlla sempre che il tempo inspiratorio impostato quando il paziente era passivo vada bene anche quando riacquista drive respiratorio.
- Utilizzare il rapporto I:E solo per ottenere un tempo inspiratorio appropriato (solo quest’ultimo resterà sempre costante), senza prestare troppa attenzione al tempo espiratorio impostato, poiché il rapporto reale si modifica al variare della frequenza respiratoria del paziente.
Come stabilire quale sia la durata ottimale del tempo inspiratorio?
Sappiamo che il tempo inspiratorio fisiologico è nell’ordine di 0,8-1,2 secondi. Questo può orientarci nella scelta del tempo inspiratorio, ma non è per nulla sufficiente, dobbiamo necessariamente valutare il monitoraggio grafico per comprendere l’interazione paziente-ventilatore.
Caratteristiche dell’asincronia di flusso in ACV:
● Si genera in fase inspiratoria,
● Durante l’inspirazione il flusso è erogato a una velocità costante, ma le pressioni non aumentano o aumentano solo in un secondo momento, dopo che parte del volume è già arrivato al paziente.
POSSIBILI SOLUZIONI:
Un primo semplice suggerimento è capire la ragione per cui si genera quest’alterazione, infatti, potremmo avere due cause: un setting della ventilazione errato che genera un flusso troppo basso o una richiesta eccessiva da parte del paziente. In entrambi i casi, il monitoraggio è il medesimo (flusso positivo ma pressioni che non aumentano).
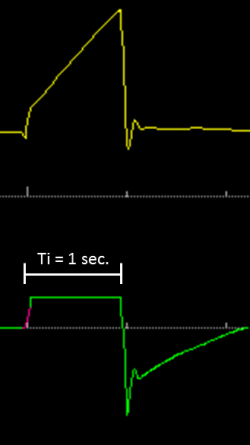
Nel caso di Manuel la semplice riduzione del tempo inspiratorio a circa un secondo, ha provocato un aumento del flusso sufficiente a risolvere il problema (Figura 2).
Che cosa è successo?
Il ventilatore, con questa nuova impostazione, ha meno tempo per erogare lo stesso volume e di conseguenza insuffla più rapidamente la miscela gassosa. Il flusso generato dal ventilatore ha una velocità superiore di quello richiesto dal paziente, rendendo così immediato l’aumento di pressione durante tutta l’inspirazione e ripristinando la corretta sincronia tra paziente e ventilatore. La fase espiratoria, inoltre, non è più troncata e la curva di flusso raggiunge la linea dello zero. In definitiva: non si rileva asincronia di flusso inspiratorio e l’espirazione è completa.
Un saluto a tutti, Cristian Fusi