 La diagnosi di morte encefalica è un processo complesso, che comprende diverse fasi.
La diagnosi di morte encefalica è un processo complesso, che comprende diverse fasi.
Si deve prima di tutto verificare l’esistenza di alcune precondizioni essenziali. Il soggetto deve essere privo di coscienza e sottoposto a ventilazione meccanica per assenza di respiro spontaneo; non devono essere presenti convulsioni né posture in flessione o estensione patologica, né apertura degli occhi o risposte motorie a stimoli dolorosi standardizzati, quali la pressione sul nervo sovra-orbitario, sull’articolazione temporo-mandibolare o sul letto ungueale.
Nei soggetti affetti da lesioni encefaliche sottoposti a trattamento rianimatorio, attuata la necessaria verifica delle precondizioni ed esclusi i fattori che interferiscono con il quadro clinico, si passa alla diagnosi di morte encefalica. Nell’aggiornamento del decreto 22 agosto 1994, n.582, la morte è accertata quando sia riscontrata, per il periodo di osservazione previsto, la contemporanea presenza delle seguenti condizioni:
- assenza dello stato di vigilanza e coscienza;
- assenza dei riflessi del tronco encefalico:
- riflesso fotomotore,
- riflesso corneale,
- reazioni a stimoli dolorifici portati nel territorio d’innervazione del trigemino,
- risposta motoria nel territorio del facciale allo stimolo doloroso ovunque applicato,
- riflesso oculo vestibolare,
- riflesso faringeo,
- riflesso carenale;
- assenza di respiro spontaneo con valori documentati di CO2 arteriosa non inferiori a 60 mmHg e pH ematico non superiore a 7,40, in assenza di ventilazione artificiale;
- assenza di attività elettrica cerebrale, documentata da Eeg
- assenza di flusso ematico encefalico preventivamente documentata nelle situazioni particolari.
Nei due post precedenti Triggerlab ha trattato temi e concetti importanti della ventilazione meccanica. Enrico ha spiegato i diversi tipi di trigger inspiratorio ed espiratorio, elementi che regolano il ciclaggio del ventilatore. Nel post successivo, a logico continuum, ho spiegato come rilevare precocemente l’Autociclaggio (autocycling), cioè l’abolizione della semplice attività di trigger. La correzione di questa asincronia è una priorità clinica, in quanto può portare alla disfunzione diaframmatica indotta dalla ventilazione (V.I.D.D.), una delle principali cause di svezzamento prolungato o impossibile.
Si ricorda che la presenza di un autociclaggio sistematico è un evento raro, ma questo non ne giustifica la mancata rilevazione, anzi in determinate circostanze può essere fondamentale saperlo riconoscere precocemente…
Perché un’introduzione che parla di morte cerebrale?
Vi sono due tipologie di movimento che possono confondere i clinici e gli infermieri all’inizio o in via di completamento dei protocolli di morte cerebrale. Uno è il potenziale movimento che coinvolge la testa, il tronco e/o l’estremità, in risposta a complessi riflessi spinali che non sono legati ad una residua attività cerebrale. Il secondo è un “movimento” che produce un aumento della frequenza respiratoria controllata del ventilatore, ma che non deriva da un drive respiratorio del paziente.
A conseguenza dell’erniazione del tronco encefalico spesso si assiste ad uno stato “iperdinamico” cardiovascolare. Vi sono due forme generali di instabilità cardiovascolare associate all’erniazione del tronco encefalico. Una è caratterizzata da una massiva stimolazione simpatica che aumenta i livelli di catecolamine, aumento della pressione arteriosa media nell’intento di aumentare la perfusione cerebrale. Questo stadio induce tachicardia, ipertensione, aumento della portata cardiaca e stroke volume.
La seconda fase di instabilità cardiovascolare è caratterizzata da una diminuzione delle resistenze e vasodilatazione. Questo può condurre anch’esso all’aumento di portata cardiaca e stroke volume. L’elevata gittata sistolica presente nelle due fasi produce un ciclico cambio di volume intratoracico. A partire da queste precondizioni alcuni autori hanno proposto diverse spiegazioni. Le teorie esposte convergono sul fatto che il cambiamento della fisiologia cardiopolmonare e/o il semplice battito cardiaco siano in grado di provocare oscillazioni dei flussi di gas nelle vie aeree che possono essere trasmessi alle curve di pressione e flusso del ventilatore. Quando queste oscillazioni raggiungono o superano la sensibilità di trigger, i cicli del ventilatore potrebbero essere attivati in assenza di un intrinseco drive respiratorio. In un paziente con nessuna apparente funzione neurologica che sta triggerando il ventilatore, l’analisi dettagliata delle curve di pressione e flusso nella fase di accertamento dei criteri neurologici può identificare l’autociclaggio cardiaco in pazienti cerebralmente morti. Di contro la mancata rilevazione si traduce in un prolungamento del tempo di degenza e la potenziale perdita di organi trapiantabili. La collaborazione e una stretta sorveglianza per determinare la perdita di tutte le funzioni neurologiche e la valutazione di possibile autociclaggio in questi pazienti è importante e potrebbe:
- ridurre la permanenza in terapia intensiva;
- diminuire lo stress dei familiari ed eliminare false aspettative;
- facilitare il prelievo di organi.
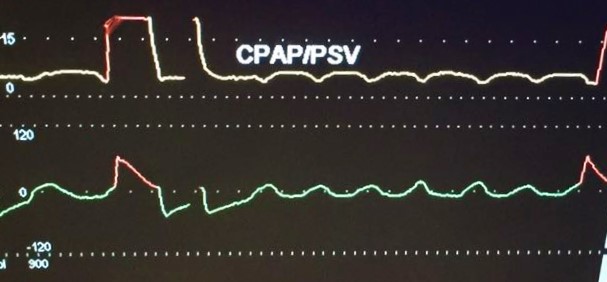
La conclusione di questo post termina con la proposta di un caso clinico che sarà affrontato nell’appuntamento di Settembre. Nel frattempo ti invito ad interpretare il seguente monitoraggio grafico con i pochi dati a disposizione.
Nella figura 1, sono mostrate le curve di pressione-tempo e flusso-tempo di un paziente cosciente che ventila in PSV (Pressure Support Ventilation). La frequenza respiratoria rilevata dal ventilatore è di 13 atti al minuto con un volume corrente di circa 500ml, 98% di saturazione arteriosa e parametri emodinamici che rientrano nei canonici range.
Un saluto a tutti, Cristian
References:
1. Decreto del Ministro della salute 11 aprile 2008 (Gazzetta Ufficiale 12 giugno 2008, n.136). Aggiornamento del decreto 22 agosto 1994, n.582 relativo al: “Regolamento recante le modalità per l’accertamento e la certificazione di morte”.
2. Arbour, R. Clinical management of the organ donor. AACN Clin Issues. 2005;16:551–580.
3. Arbour, R. Cardiogenic oscillation and ventilator autotriggering in brain-dead patients: a case series. Am J Crit Care. 2009;18:488–495 (496).
4. De Freitas, G.R., Lima, M.A.S.D., Andre’, C. Complex spinal reflexes during transcranial doppler ultrasound examination for the confirmation of brain death. Acta Neurol Scand. 2003;108:170–173.
5. Hills, T.E. Determining brain death: a review of evidence-based guidelines. Nursing. 2010;32:34–41.
6. Imanaka, H., Nishimura, M., Takeuchi, M., Kimball, W.R., Yahagi, N., Kumon, K. Autotriggering caused by cardiogenic oscillation during flow-triggered mechanical ventilation. Crit Care Med. 2000;28:402–407.
7. McGee, W.T., Mailloux, P. Ventilator autocycling and delayed recognition of brain death. Humana Press; Neurocritical Care Society, ; 2011 (DOI:10.1007/s12028-010-9491-6).
8. Sheikh, E., Maguire, D.P., Gratch, D. Autotriggering during pressure support ventilation due to cardiogenic oscillations. Anesth Analg. 2009;109:470–472.
9. Shoham, A.B., Patel, B., Arabia, F.A., Murray, M.J. Mechanical ventilation and the total artificial heart: optimal ventilator trigger to avoid post-operative autocycling – a case series and literature review. J Cardiothoracic Surg. 2010;5 (http://www.cardiothoracicsurgery.org/content/5/1/39 [accessed 01.01.12]
10. Tusman, G., Suarez-Sipmann, F., Peces-Barba, G., Climente, C., Areta, M., Arenas, P.G. et al, Pulmonary blood flow generated cardiogenic oscillations. Resp Physiol Neurobiol. 2009;167:247–254.
11. Wahl, A., Vimlati, L., Möller, K., Schumann, S., Kawati, R., Guttmann, J. et al, Cardiogenic oscillations reflect the compliance of the respiratory system. I. F. M. B. E Proc. 2009;22:2045–2048.
12. Wijdicks, E.F.M., Manno, E.M., Holets, S.R. Ventilator self-cycling may falsely suggest patient effort during brain death determination. Neurology. 2005;65:774.
13. Wijdicks, E.F.M., Varelas, P.N., Gronseth, G.S., Greer, D.M. Evidence-based guideline update: determining brain death in adults. Neurology. 2010;74:1911–1918.