Nel post precedente Cristian ha concluso l’articolo invitando i lettori a riflettere sul monitoraggio grafico che vedete nell’immagine (figura 1), che ci è stata girata da Alessandro, un medico che lavora con noi…molto attento e scrupoloso (a cui non è sfuggita la particolare morfologia).
Oggi proveremo ad analizzarlo insieme.

Se non ricordi come analizzare le curve di ventilazione o sei alle prime armi con questo sistema di monitoraggio fai un passo in dietro e leggi anche i post del 30/12/15, 10/01/16 e del 15/02/16.
La figura 1 mostra le curve di pressione e flusso di un paziente che ventila in PSV (Pressure Support Ventilation). Durante questa modalità, il ventilatore eroga una pressione inspiratoria a supporto dell’attività spontanea del paziente solo quando viene rilevato un trigger inspiratorio. Se lo sforzo inspiratorio del paziente non sarà eccessivo, ogni atto supportato dal ventilatore mostrerà tendenzialmente i classici profili grafici di una ventilazione pressometrica: onda quadra sulle PAW (Pressure Airway) e un flusso decrescente dopo il picco iniziale.
All’analisi del monitoraggio, conoscendo le caratteristiche delle curve di una ventilazione PSV, si nota qualcosa di strano e bizzarro. Infatti, tra un atto inspiratorio e l’altro, sono evidenti sulla curva di pressione e di flusso un’inaspettata serie di oscillazioni. Ad uno sguardo veloce, potrei pensare che si tratti di un’asincronia che molti di voi già conoscono, ovvero lo sforzo inefficace: infatti la morfologia la ricorda vagamente (FIGURA 2).
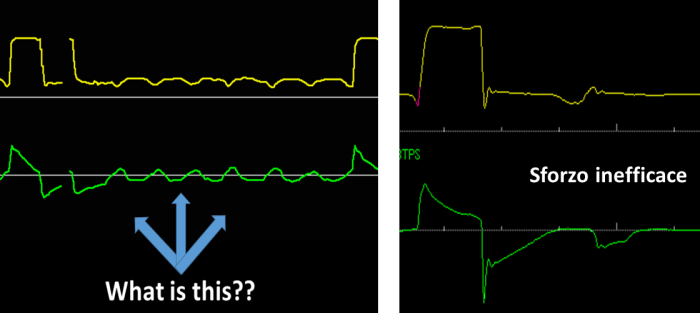
Tuttavia lo sforzo inefficace è definito come uno sforzo muscolare inspiratorio non sufficiente ad attivare il trigger, il paziente, non riceve ne flusso ne supporto dal ventilatore. Questo ci obbliga a scartare la possibilità che si tratti di ripetuti sforzi inefficaci. Prestando attenzione alla curva di flusso nella figura 2 si può facilmente notare che questa oltrepassa la linea dello zero diventando positiva (cosa che non avviene nello sforzo inefficace). Cosa significa? Indica la concessione di miscela gassosa (anche se in piccole quantità e senza l’erogazione della pressione di supporto) e l’unica spiegazione plausibile è che si tratti di piccoli respiri in CPAP, caratterizzati da un’onda di flusso sinusoidale con pressione costante.
Perché durante PSV si verificano dei respiri in C-PAP?
Il ventilatore utilizzato per questo paziente (un Engstrom Carestation della GE-Healtcare) utilizza un PSV leggermente diverso da quello che tutti noi conosciamo, o meglio, è un normalissimo PSV ma con un alcune particolarità:
- vi è la possibilità di impostare una frequenza minima, valore al di sotto del quale subentra una ventilazione controllata, (un po’ come accade nella MMV della Draeger o nel PSV pro dell’Airliquid);
- ogni volta che il paziente attiva la muscolatura inspiratoria, abbassando la pressione sotto il livello di PEEP impostato, il ventilatore fornisce “aria”. Se lo sforzo inspiratorio raggiunge la soglia di trigger subentra la pressione di supporto, se invece lo sforzo non raggiunge quella soglia si verifica un vero e proprio respiro in CPAP. In altre parole questa logica di funzionamento rende impossibile l’instaurarsi dello sforzo inefficace, perché seppur lo sforzo inspiratorio non raggiunge la soglia di trigger il paziente beneficia di una piccola quota di miscela gassosa.
Spiegata la possibilità per alcuni ventilatori, durante PSV, di concedere respiri in CPAP…rimane da capirne il perché!
Da cosa è causata la serie di respiri in CPAP??
La possibilità che questi respiri fossero intenzionali e quindi generati dal paziente è alquanto remota, sia per l’alta frequenza che per la durata di questa alterazione: un’inspirazione ad ogni secondo (circa) che si protrae per 6 – 7 secondi consecutivi prima di vedere un respiro in PSV generato dal paziente. Inoltre, il paziente era tranquillo e collaborante, nessun segno di affaticamento respiratorio, nessun problema riferito.
Una frequenza di circa un atto al secondo ricorda la ritmicità cardiaca. L’attenzione si è spostata, quindi, ad una possibile trasmissione del battito cardiaco al monitoraggio grafico del ventilatore (oscillazioni cardiogeniche), alterazione abbastanza frequente che in presenza di un trigger molto sensibile può innescare un autociclaggio sistematico. Ma non è questo il caso, infatti i respiri in PSV sono triggerati e (a parer mio) la ripercussione sulla curva di pressione è eccessiva.
Tuttavia il cuore doveva essere in qualche modo responsabile e confrontando l’elettrocardiogramma con le curve di ventilazione si notava una chiara e netta corrispondenza tra frequenza cardiaca e respiri in CPAP (Figura 3).

Ora che è stato mostrato nell’immagine il monitoraggio elettrocardiografico forse qualcuno di voi ha già intuito la causa del problema: il paziente è portatore di un pacemaker per la terapia di re-sincronizzazione cardiaca (CRT). Tra le principali complicanze tardive di questo dispositivo è segnalata la dislocazione degli elettrocateteri e la stimolazione extracardiaca. Nel nostro paziente l’impulso del PM stimola direttamente il diaframma o il nervo frenico creando una breve contrazione del principale muscolo respiratorio, con conseguente abbassamento della pressione all’interno del sistema respiratorio. La depressione che si genera non è sufficiente ad attivare il trigger (ed innescare il pressure support) ma sufficiente per far pensare al ventilatore ad un tentativo di inspirazione e quindi a concedere aria (respiro in CPAP).
La stimolazione extra-cardiaca sebbene in genere esclusa al momento dell’impianto, può conseguire alla macro-dislocazione dell’elettrocatetere e richiedere il controllo e la riprogrammazione del dispositivo (con riconfigurazione del pacing ventricolare sinistro) e, talvolta, revisione con riposizionamento.
Attraverso questo insolito monitoraggio ribattezzato scherzosamente con il termine “curve da pacemaker” abbiamo dimostrato quanto l’analisi dei profili grafici sia uno strumento prezioso nel monitoraggio dei pazienti ventilati meccanicamente e come l’integrazione di questo strumento con tutti gli altri sistemi di monitoraggio aiuti all’individuazione precoce di situazioni altrimenti difficili da rilevare.
Un saluto a tutti
Enrico Bulleri