Nel post del 19 ottobre abbiamo visto come stimare la pressione pleurica attraverso il posizionamento e la verifica del palloncino esofageo (clicca qui per vedere il post). Oggi affronteremo un argomento molto più complesso e cercherò di spiegare uno degli utilizzi che può essere fatto della pressione esofagea nella pratica clinica: misurare lo stress polmonare.
Misura dello stress polmonare: la pressione di plateau e la pressione trans-polmonare
Tra gli obiettivi fondamentali della ventilazione è contemplata la riduzione della pressione alveolare a fine inspirazione per non generare danno polmonare indotto dal ventilatore (VILI, Ventilator-Induced Lung Injury).
La pressione alveolare a fine inspirazione prende il nome di pressione di plateau (Pplat) e dipende dalla quantità di volume insufflato (VT: tidal volume), dalla rigidità del polmone (E: elastanza), e dalla pressione di partenza del sistema respiratorio (P0 :PEEP totale):
Pplat = P0 + DP = (PEEPe + PEEPi) + VT x E
(dove DP= driving pressure, anche chiamata pressione elastica (Pel); PEEPe = PEEP applicata dal ventilatore; PEEPi = PEEP intrinseca).
Non è però possibile conoscere la pressione negli alveoli durante la ventilazione, in quanto se è presente un flusso vi è una differenza di pressione tra ventilatore e alveoli. Più precisamente il ventilatore (in condizioni di paziente passivo) fornirà sempre una pressione più alta durante l’inspirazione o più bassa durante l’espirazione di quella realmente presente negli alveoli. Pertanto, ogni volta che si ha la necessità di conoscere una pressione alveolare (Palv a fine inspirazione: Pplat e Palv a fine espirazione: P0) è necessario interrompere la ventilazione.
Per misurare la pressione di plateau si deve fare una pausa a fine inspirazione, della durata di circa tre secondi (immagine 1).
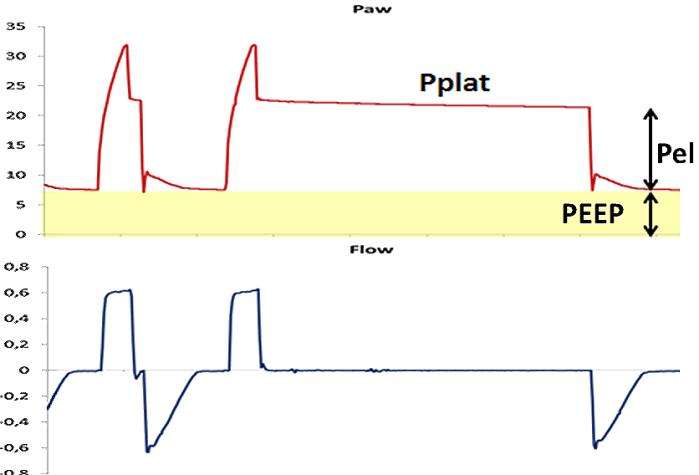
La pressione di plateau ci aiuta a capire a quanto stress sono sottoposti i polmoni. Ad oggi, il limite di 30 cmH2O (1) è ritenuto un’approssimazione dello stress massimo tollerabile dagli alveoli. Tuttavia, si ricorda che la Pplat è un utilissimo elemento di facile e veloce misura su cui valutare il V.I.L.I., ma non è sempre sufficiente. Ecco allora che scende in campo un altro strumento: la pressione trans-polmonare.
La pressione trans-polmonare (PL) è stata originariamente definita come la pressione di distensione polmonare, ovvero la pressione che dà origine alla ventilazione:
PL= Pao – PPL
(dove Pao= pressione all’apertura orale e PPL = pressione pleurica)
In respiro spontaneo PL = 0 cmH2O – (-5 cmH2O) = +5 cmH2O
Se si esegue un’ inspirazione più forte la PPL si negativizza maggiormente e la PL aumenta:
PL = 0 cmH2O – (-15 cmH2O)= +15 cmH2O
In tempi più recenti, la pressione trans-polmonare è stata utilizzata per descrivere le forze che distendono il tessuto polmonare e/o lo stress a cui vengono sottoposti i polmoni durante la ventilazione meccanica.
La stima della PL consente una più profonda comprensione delle forze in gioco nel sistema respiratorio e del rischio di VILI e può potenzialmente aiutare a personalizzare le impostazioni del ventilatore in modo da adattarle alle caratteristiche meccaniche del sistema respiratorio.
Come si misura la pressione trans-polmonare?
Con le vie aeree in condizioni statiche, la pressione trans-polmonare
equivale semplicemente alla differenza tra la pressione alveolare (Palv) e la pressione pleurica (Ppl),
PL= Palv – PPL
La pressione alveolare può essere misurata durante manovre statiche (P0 e Pplat), mentre la pressione pleurica può essere stimata attraverso l’utilizzo di un palloncino esofageo (se non sai come fare clicca qui e leggi il post sulla pressione esofagea).
Nella pratica clinica esistono due metodi per misurare la pressione trans-polmonare:
- Il metodo diretto che utilizza valori assoluti di pressione esofagea (2):
PL,end-insp occlusion (PL,EIO) = Pplat – PesEIO
PL,end-exp occlusion (PL,EIO) = P0 – PesEEO
- Il metodo Elastance-derived estimation (3):
PL,end-insp = Pplat × (EL /ERS)
dove EL = elastanza del polmone = ΔPL / VT; ERS= elastanza del sistema respiratorio= DP/VT; ΔPL = driving pressure trans-polmonare (PL,end-insp occlusion – PL,end-esp occlusion); DP= driving pressure = Pplat – P0.
20-25 cmH2O è ritenuto il valore di trans-polmonare da non superare per limitare il rischio di baro-trauma nei pazienti con ARDS (4).
Vediamo un esempio: nell’immagine 2 sono rappresentati due pazienti, entrambi con una pressione di plateau di 30 cmH2O, ma con caratteristiche del sistema respiratorio molto differenti. A sinistra è rappresentato Piero, un paziente con un torace morbido (bassa elastanza toracica), a destra Davide con un torace rigido (alta elastanza toracica).
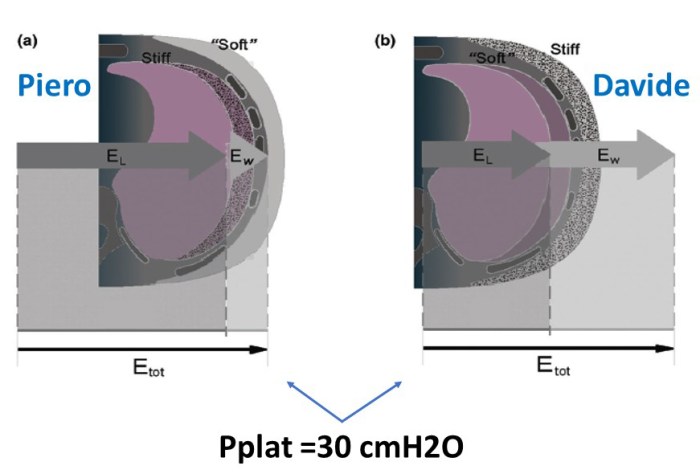
Se ci limitassimo alla misurazione della Pplat non avremmo informazioni sufficienti per capire in che misura, questa pressione piuttosto alta (30 cmH2O), esponga i pazienti al rischio di baro-trauma. Misurando la pressione trans-polmonare si può invece capire le caratteristiche meccaniche del sistema respiratorio e di conseguenza riconoscere precocemente eventuali condizioni che mettono i pazienti a rischio di V.I.L.I. Si posiziona, quindi (su indicazione del MDG), un palloncino esofageo per la stima della pressione pleurica e la misurazione della pressione trans-polmonare a fine inspirazione (PL,EIO):
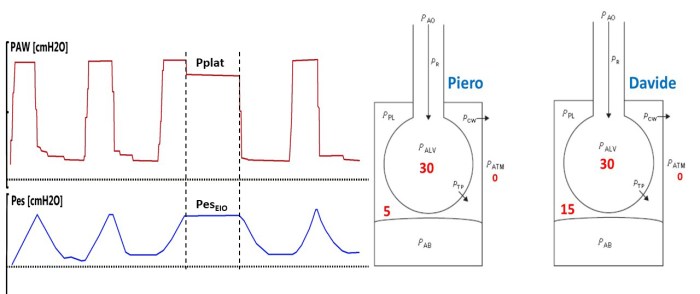
Come mostrato nell’immagine 3 Piero ha un valore di Pes= PPL = 5 cmH2O , mentre Davide di 15 cmH2O. Questo porta a due valori di PL molto differenti, per semplicità utilizzerò il metodo diretto per il calcolo:
Piero ha una PL = 30 cmH2O – 5 cmH2O= 25 cmH2O
Davide ha una PL = 30 cmH2O – 15 cmH2O= 15 cmH2O
Possiamo quindi affermare che nonostante la Pplat sia uguale in entrambi i pazienti Piero ha un rischio nettamente superiore a Davide di subire in un danno polmonare.
La pressione trans-polmonare può anche essere utilizzata per valutare il rischio di atelectrauma. Infatti è consigliato il mantenimento di una PL di fine espirazione (PL,EEO) > 0 cmH2O per evitare che gli alveoli collabiscano al termine dell’espirazione.
Nell’immagine 4 è riportato un esempio di paziente a rischio di atelectrauma:
PL,EEO= 6 cmH2O – 8 cmH2O= -2 cmH2O

Riassumendo:
- La pressione di plateau è un importante strumento per la stima dello stress polmonare ma a volte non è sufficiente.
- Uno strumento per approfondire lo studio delle pressioni in gioco nel sistema respiratorio può essere rappresentato dalla pressione esofagea (surrogato della pressione pleurica) e quindi dalla stima della pressione trans-polmonare.
- Per ridurre il rischio di baro-trauma, la pressione trans-polmonare durante la pausa di fine inspirazione deve essere inferiore a 20-25 cmH2O.
- Per ridurre il rischio di atelectrauma, la pressione trans-polmonare durante la pausa di fine espirazione deve essere maggiore di 0 cmH2O.
Sebbene l’indicazione all’utilizzo del palloncino esofageo e all’utilizzo delle pressioni trans-polmonari per regolare le impostazioni del ventilatore sia un compito peculiare del medico intensivista, la comprensione del razionale che guida le scelte può dare all’infermiere una visione più chiara del percorso diagnostico-terapeutico e aumentare il livello di competenza nel monitoraggio, rendendolo in grado di rilevare e comprendere situazioni potenzialmente pericolose per il paziente.
Con questa riflessione vi saluto e vi auguro un felice weekend
Enrico Bulleri
Bibliografia
- ARDS Network. Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. N Engl J Med 2000; 342: 1301– 8.
- Talmor D, et al. Mechanical ventilation guided by esophageal pressure in acute lung injury. N Engl J Med 2008; 359: 2095 – 2104.
- Gattinoni L, et al. Physical and biological triggers of ventilator-induced lung injury and its prevention. Eur Respir J Suppl 2003;47:15s–25s.
- Mauri T, et al. Esophageal and transpulmonary pressure in the clinical setting: meaning, usefulness and perspectives. Intensive Care Med 2016; 42:1360–1373.
- Gattinoni L, et al. Bench-to-bedside review: chest wall elastance in acute lung injury/acute respiratory distress syndrome patients. Crit Care. 2004 Oct; 8(5):350-5.
- Grieco DL, et al. Transpulmonary pressure: importance and limits. Ann Transl Med 2017; 5(14):285.
[…] verificare anche a causa di un’elevata pressione trans-polmonare durante l’inspirazione (se non sai cos’è la trans polmonare clicca qui), spesso responsabile di grandi VT, determinando un aumento dello stress e dello strain polmonare. […]
"Mi piace""Mi piace"