
Nelle ventilazioni controllate, quando il paziente è passivo, in ogni momento del ciclo respiratorio la pressione misurata durante ventilazione meccanica è il risultato di P0 + Pel + Pres. Nelle ventilazioni assistite il paziente, invece, interagisce con il ventilatore ed entra in gioco una nuova forza nell’equazione di moto, cioè la pressione muscolare:
PAW = P0 + Pel + Pres + (− Pmusc)
L’attività del paziente assume un ruolo molto importante e complesso nelle ventilazioni assistite e assistite/controllate, a tal proposito si menzionano due aspetti da tenere in grande considerazione:
- garantire il giusto equilibrio tra riposo e attivazione della muscolatura respiratoria;
- favorire una buona sincronia paziente/ventilatore. L’asincronia è un fattore potenzialmente deleterio nel raggiungimento degli obiettivi terapeutici.
Tra le ventilazioni assistite il PSV (altri acronimi utilizzati sono ASB, IPS, IFA, PS) è una modalità largamente diffusa ed utilizzata.
Definizione: Il Pressure Support Ventilation è una ventilazione assistita pressometrica, con l’obiettivo di applicare una pressione costante (chiamata pressione di supporto) durante l’inspirazione, solo se il paziente inizia la propria attività respiratoria. La sostanziale differenza, con le pressometriche controllate viste nei post precedenti (PCV e PCV-VG), risiede nel fatto che:
- il paziente, per ricevere un flusso d’aria, deve essere in grado di superare la soglia di trigger inspiratorio impostata, qualora non lo fosse, la pressione di supporto non è erogata e, di fatto, non abbiamo alcuna ventilazione;
- il ciclaggio del ventilatore è sincronizzato alle richieste del paziente, grazie al trigger inspiratorio ed espiratorio. Dopo l’attivazione del trigger inspiratorio, il ventilatore applica la pressione scelta, un vero e proprio sostegno all’attività spontanea del paziente, che dura tutta l’inspirazione e termina all’attivazione del trigger espiratorio. Il volume ottenuto dipende dalla quantità di pressione applicata e dall’intensità esercitata dalla muscolatura inspiratoria. Il paziente è libero di decidere la frequenza respiratoria secondo le proprie necessità, ottenendo ad ogni atto triggerato la pressione di supporto (PS) impostata.
Setting e monitoraggio grafico (figura 1)
Impostazioni primarie: FiO2 , PEEP, Pressione di Supporto sopra PEEP, (chiamato anche ΔAsb).
Menù secondario (non visibile nell’esempio riportato): Rise Time (vedi post https://triggerlab.org/2018/09/10/rise-time/ ), Trigger inspiratorio, Trigger espiratorio, Pressione limite di sicurezza.
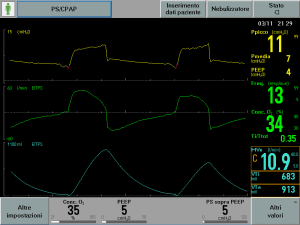
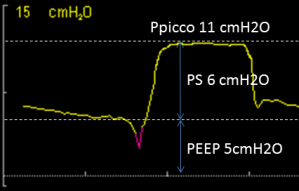
Quando il paziente inizia a inspirare e attiva il trigger (vedi post https://triggerlab.org/2016/06/21/cose-il-trigger/), all’interno del torace si crea una leggera depressione riscontrabile sulla PAW, chiamata segno di trigger. Se lo sforzo del paziente raggiunge o oltrepassa il livello che abbiamo selezionato sul trigger inspiratorio (soglia di trigger) il ventilatore eroga un supporto di pressione (PS). Il Pressure Support è espresso in cmH2O, e lavora sopra il livello di PEEP, quindi, come mostrato nella figura 2 impostando una PS di 6 cmH2O ed una PEEP di 5 cmH2O la Pressione di picco sarà 11cmH2O.
Nella figura 3 sono state messe a confronto le curve di pressione e flusso associate a cinque diversi livelli di assistenza inspiratoria e ciò che si evidenzia è la variazione progressiva soprattutto dell’onda di flusso.
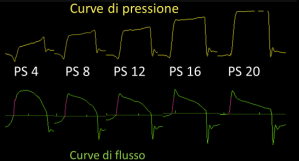
Con 20 cmH2O di supporto, dopo il picco di flusso iniziale, vi è un andamento decrescente con decadimento esponenziale, morfologia che ricorda i profili di una PCV e segno, quindi, di passività del paziente dopo l’attivazione del trigger. Alla riduzione della pressione di supporto, si assiste ad una graduale variazione del flusso, fino ad avere un aspetto sinusoidale quando l’assistenza inspiratoria è bassa (PS 4 cmH2O). In sintesi: minore è il supporto, maggiore è il lavoro respiratorio a carico del paziente e più la curva di flusso, di conseguenza, tenderà ad assumere un aspetto sinusoidale.
Il Trigger espiratorio: durante le ventilazioni pressometriche la miscela gassosa, all’inizio dell’inspirazione, entra molto velocemente per poi rallentare gradualmente. Graficamente abbiamo un picco di flusso iniziale cui segue un andamento decrescente. L’inspirazione in PSV termina quando il flusso inspiratorio, riducendosi progressivamente, raggiunge un valore critico: la soglia del trigger espiratorio. A tal punto il ventilatore interrompe l’applicazione della pressione di supporto e consente al paziente di espirare. Il trigger espiratorio è regolabile ed è espresso come percentuale del picco di flusso iniziale.
Sono stati confrontati due atti respiratori di uno stesso paziente, mantenendo inalterato il setting della ventilazione, l’unica differenza tra le due impostazioni è il trigger espiratorio selezionato.

Se si sceglie un trigger espiratorio del 50% (parte sinistra dell’immagine), il ventilatore interrompe il supporto e lascia espirare il paziente quando il flusso decresce fino al 50% del picco iniziale. Nell’immagine, il picco di flusso è di 0,5 l/min e solamente quando esso decresce a 0,25 l/min (50% del picco iniziale) avviene il ciclaggio del ventilatore, cioè l’apertura della valvola espiratoria. Se, invece, scegliamo un trigger espiratorio del 5% (immagine destra della figura), il ventilatore cicla quando il flusso decresce fino al 5% del picco iniziale. Se il paziente non attiva i muscoli espiratori, l’effetto diretto di questa diversa impostazione è il prolungamento della durata dell’inspirazione, infatti, serve più tempo per raggiungere il valore critico: pur avendo il medesimo picco di flusso (0,5 l/min), è necessario attenderne la riduzione fino al valore soglia di 0,025 l/min per avere il ciclaggio del ventilatore e l’inizio dell’espirazione. Ne consegue un maggior volume corrente. Sebbene il trigger espiratorio rappresenti il segnale attraverso cui avviene il ciclaggio del ventilatore alla fase espiratoria, durante PSV, esiste anche un sistema di sicurezza in grado di interrompere l’applicazione del supporto pressorio e aprire la valvola espiratoria: il tempo massimo inspiratorio. Questo sistema, che su alcuni ventilatori è regolabile, rappresenta un importante strumento di sicurezza che impedisce al ventilatore di prolungare l’inspirazione oltre tempi irragionevoli, come ad esempio avviene in presenza di perdite d’aria dal sistema (evento di maggior riscontro durante PSV applicata con maschera facciale o in presenza di fistola bronco-pleurica ad alta portata). Il ciclaggio alla fase espiratoria può essere indotto anche da un superamento della soglia di pressione limite (Pmax), ma quest’ultimo sistema di sicurezza vale per tutte le modalità di ventilazione. Consiglio ai lettori, in tema di trigger espiratorio, un ulteriore e fine approfondimento disponibile al seguente link http://www.ventilab.org/2017/12/27/il-vero-significato-del-trigger-espiratorio/
Ventilazione di back-up: se durante PSV il ventilatore non rileva alcuna inspirazione (intesa come attivazione del trigger inspiratorio) per un intervallo di tempo prestabilito, interviene la ventilazione di back-up, cioè una modalità controllata che interrompe il periodo di apnea. Questo sistema di sicurezza, disponibile su tutti i ventilatori moderni, è accompagnato da allarmi acustici e visivi in modo da richiamare l’attenzione dei sanitari che si trovano in prossimità del paziente. Si ricorda e s’invita a prestare maggiore attenzione ai ventilatori più datati, come ad esempio il Servo 900C o il Servo 300, che non possiedono una ventilazione di back-up e l’apnea produce solamente un allarme acustico.
I consigli della nonna
Durante ventilazione in PSV…
- Verifica la presenza del trigger inspiratorio. Se il paziente ottiene supporto respiratorio senza la presenza del segno di trigger significa che qualcos’altro attiva il ventilatore (principalmente perdite aeree, presenza di condensa e oscillazioni cardiogeniche).
- Ricorda le due leggi del trigger. 1. Controlla sul manuale d’istruzioni cosa intende per “sensibile” o “duro” il tuo ventilatore. Ci sono ventilatori che utilizzano scale di colori, altri percentuali, etc etc…) 2. Il trigger deve essere il più sensibile possibile a patto che non generi autociclaggio. Ricorda poi, al suo opposto, che non ha alcun senso impostare un trigger “duro” … perché farlo faticare sulla domanda di supporto?
- Utilizza il monitoraggio grafico per valutare l’interazione tra paziente e ventilatore. Capire la condizione clinica e lo scopo per cui si utilizza il PSV sarà importante per valutare se una curva di flusso sinusoidale (segno di intensa attività respiratoria del paziente) o una curva di flusso lineare e decrescente (segno di passività del paziente) sono segni in sintonia o meno con gli obiettivi prefissati dal gruppo di lavoro.
- Se sei arrivato fin qui il consiglio finale è di spararti una chicca di approfondimento in tema di PSV e ritmo sonno-veglia al seguente link http://www.ventilab.org/2015/07/26/come-utilizzare-la-ventilazione-meccanica-per-favorire-il-sonno/
Buon 2019 a tutti, Cristian
[…] La frazione di ossigeno ispirato (FiO2) è solitamente titolata per ottenere SpO2>90%. Il Trigger inspiratorio è principalmente basato sul flusso ed è impostato il più sensibile possibile a patto che non generi auto-ciclaggio. Il passaggio del ventilatore dall’inspirazione all’espirazione (ciclaggio) dovrebbe corrispondere alla fine dello sforzo inspiratorio neurale. Si consiglia un’impostazione iniziale del 30-50% per le malattie polmonari ostruttive e di circa il 10-20% per altri tipi di insufficienza respiratoria acuta. Si ricorda che il ciclaggio più lento può aumentare il tempo inspiratorio, mentre il ciclaggio più veloce nei soggetti BPCO è generalmente utile, in quanto riduce il rischio di ciclaggi ritardati, PEEP intrinseca e sforzi inefficaci. Quanto esposto è vero solo se l’attività inspiratoria non è eccessiva e, qualora lo fosse, le possibili variazioni di setting sono pressoché ininfluenti. Per un approfondimento clicca qui. […]
"Mi piace""Mi piace"