 Spezzo con questo post il tema delle modalità di ventilazione e riprendo l’interazione paziente-ventilatore asincrona. Negli articoli precedenti ho trattato l’autociclaggio, lo sforzo inefficace e l’asincronia di flusso. Oggi presento il doppio trigger (double triggering or breath stacking), un’alterazione che si verifica con una discreta frequenza e che cela anch’essa potenziali effetti deleteri. Questa asincronia si instaura maggiormente in pazienti con grave danno polmonare e drive respiratorio elevato1. Analizzando la letteratura gli autori trovano pressoché unanime consenso nel definirla come due inspirazioni separate da una fase espiratoria che dura meno della metà del tempo inspiratorio medio2.
Spezzo con questo post il tema delle modalità di ventilazione e riprendo l’interazione paziente-ventilatore asincrona. Negli articoli precedenti ho trattato l’autociclaggio, lo sforzo inefficace e l’asincronia di flusso. Oggi presento il doppio trigger (double triggering or breath stacking), un’alterazione che si verifica con una discreta frequenza e che cela anch’essa potenziali effetti deleteri. Questa asincronia si instaura maggiormente in pazienti con grave danno polmonare e drive respiratorio elevato1. Analizzando la letteratura gli autori trovano pressoché unanime consenso nel definirla come due inspirazioni separate da una fase espiratoria che dura meno della metà del tempo inspiratorio medio2.
I fattori che possono generare un doppio trigger sono essenzialmente due:
- eccessiva richiesta del paziente e/o insufficiente supporto/volume inspiratorio3;
- inadeguato tempo inspiratorio4.
Graficamente quest’asincronia si presenta come due cicli respiratori molto ravvicinati e non separati da un significativo periodo espiratorio: appena termina un’inspirazione ne inizia immediatamente un’altra5,6. Si è soliti interpretare il doppio trigger come una duplice attivazione del trigger inspiratorio, generata però, da un unico sforzo dei muscoli respiratori7. Quando il ventilatore inizia la fase espiratoria, si verifica un immediato calo di pressione, (perché il paziente sta ancora inspirando), che attiva il trigger, generando una nuova insufflazione7.
Molti dei nostri pazienti ventilati possiedono potenzialmente una forza dei muscoli inspiratori sufficiente a depressurizzare il sistema a tal punto da costringere il ventilatore a concedere una nuova mandata ravvicinata. Se a questo elemento si aggiunge un settaggio insufficiente a rispondere alle richieste ventilatorie o un tempo inspiratorio inadeguato sarà matematico l’avvento di un doppio trigger.
Come rilevare il doppio trigger?
Si prende in esame un paziente che ventila in assistita-controllata (A/C in PCV-VG).
Setting del ventilatore
- Volume corrente 320 ml
- Frequenza respiratoria 5 resp/min
- Rapporto I:E 1:10
- PEEP 5 cmH2O
- Trigger inspiratorio a flusso a massima sensibilità.
Il relativo monitoraggio grafico si presenta così (Figura 1):
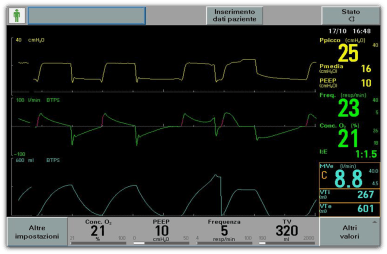
I primi due atti non rivelano alterazioni e sono cicli respiratori anticipati dal segno di trigger (deflessione sulla curva di pressione), in altre parole il paziente si attiva ed il ventilatore fornisce la pressione necessaria ad ottenere 320 ml di volume corrente, una volta terminata l’insufflazione inizia la fase espiratoria. Il terzo atto, invece, mostra un’evidente e grossolana anomalia. Vi sono due insufflazioni molto ravvicinate ed intervallate da una fase espiratoria brevissima.
Nella figura 2 è evidente che il tempo espiratorio dura sicuramente meno della metà del tempo inspiratorio medio, si tratta dunque di un doppio trigger.
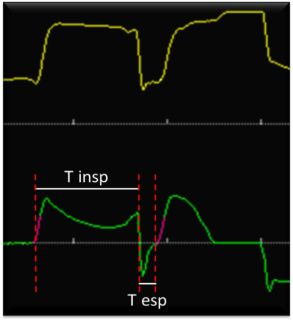
Vi è poi un particolare rilevabile verso il termine del quarto atto inspiratorio e che esula dalla definizione di doppio trigger. La PAW è più alta rispetto agli altri atti, inoltre il flusso in concomitanza di quest’incremento rimane a zero: si può tradurre questo segno come un tentativo da parte del paziente di espirare prima che il ventilatore abbia terminato l’insufflazione. Questo comportamento è imputabile al fatto che il paziente una volta soddisfatto dal volume ottenuto decide di interrompere l’inspirazione passando all’espirazione, ma il ventilatore non ne asseconda il desiderio perché a quel punto sta ancora fornendo pressione, erogazione che interromperà mezzo secondo più tardi. Quanto descritto descrive le caratteristiche di un’altra asincronia definita ciclaggio ritardato e che tratterò per esteso in futuro. Da un punto di vista clinico è importante capire che, tra le due diverse asincronie generatesi (doppio trigger e ciclaggio ritardato), il trattamento deve essere riservato al doppio trigger essendo l’alterazione principale e la causa primaria. Per semplificare ulteriormente il concetto trovo utile dire che il paziente incorre, per qualche problema, in un doppio trigger e che questa asincronia a sua volta ne genera un’altra.
Nella figura 3 si riporta un paziente che ventila in PSV ed oltre al monitoraggio grafico con le curve di pressione e flusso si abbina anche la traccia diaframmatica EAdi prodotta dal catetere NAVA. L’immagine spiega chiaramente come durante il doppio trigger del ventilatore vi sia un’unica contrazione diaframmatica del paziente. Sottolineo questo elemento fondamentale perché vedremo in futuro un’altra asincronia che spesso è confusa e scambiata per doppio trigger.
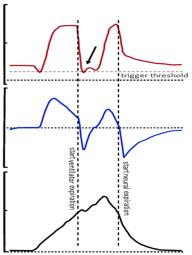
Fig.3 Doppio trigger e catetere EAdi. Il paziente inspira ed il ventilatore “risponde” con due insufflazioni. La fase espiratoria brevissima che intercorre tra le due mandate non è, come si può vedere, generata dal paziente. Si tratta invece del ritardo del ventilatore nel re-invertire le valvole. Il ventilatore, terminando l’insufflazione, chiude la valvola inspiratoria ed apre in condizioni di normalità la valvola espiratoria. La forza diaframmatica del paziente che si vede nella terza traccia, invece, obbliga il ventilatore a riaprire a stretto giro la valvola inspiratoria e chiudere quella espiratoria provocando così “un artefatto espiratorio”. Questa è la rara situazione in cui ad un flusso negativo non corrisponde un’effettiva espirazione. La vera espirazione del paziente (neural expiration) si compie più tardi.
Possibili soluzioni
1 . Il doppio trigger è l’espressione di una domanda eccessiva del paziente e/o un insufficiente flusso fornito dal ventilatore. Un semplice accorgimento potrebbe essere l’aumento del supporto inspiratorio o del volume nel settaggio della ventilazione poiché porterebbe a una riduzione della richiesta inspiratoria del paziente.
2 . Altra impostazione che potrebbe risolvere il doppio trigger è l’aumento del tempo inspiratorio. Nelle ventilazioni assistite/ controllate si potrebbe suggerire di:
- dimenticare il rapporto I:E e guardare, invece, solo il tempo inspiratorio;
- iniziare con un tempo inspiratorio di circa un secondo e perfezionare la scelta analizzando il monitoraggio grafico.
Attenzione! Controlla che vi sia la presenza del segno di trigger prima della “doppietta”. Se non lo vedi sei in presenza di un’altra asincronia che spiegherò prossimamente.
Si consiglia poi di prestare particolare attenzione al doppio trigger nelle ventilazioni assistite/controllate a target di volume: alla presenza di due atti inspiratori non separati da un’espirazione rilevante (che si ricorda non è un’espirazione reale come risulta ben chiaro nella figura 3), il volume fornito con il primo atto si somma a quello del secondo. Questa situazione, di fatto, porta ad avere nei polmoni il doppio del volume impostato, elemento che potrebbe vanificare i benefici della ventilazione protettiva (basso volume corrente, ≤6 ml/kg di peso ideale) utilizzata nei pazienti con ARDS8, oltre che indurre potenziali danni da volu-trauma.
Un caro saluto a tutti, Cristian
References
- Pham T, Telias I, Piraino T, Yoshida T, Brochard L. Asynchrony Consequences and Management. Crit Care Clin 2018; 34 (3): 325-41
- Chanques G, Kress JP, Pohlman A, Patel S, Poston J, Jaber S, et al. Impact of ventilator adjustment and sedation analgesia practices on severe asynchrony in patients ventilated in assist-control mode. Crit Care Med 2013; 41 (9): 2177-87
- Tokioka H, Tanaka T, Ishizu T, Fukushima T, Iwaki T, Nakamura Y, et al. The effect of breath termination criterion on breathing patterns and the work of breathing during pressure support ventilation. Anesth Analg 2001; 92 (1): 161-65
- Thille AW, Brochard L. Promoting patient-ventilator synchrony. Clin Pulm Med 2007; 14 (6): 350-9
- Thille AW, Rodriguez P, Cabello B, Lellouche F, Brochard L. Patient-ventilator asynchrony during assisted mechanical ventilation. Intensive Care Med 2006; 32 (10): 1515- 22
- Vignaux L, Vargas F, Roeseler J, Tassaux D, Thille AW, Kossowsky MP, et al. Patient-ventilator asynchrony during non-invasive ventilation for acute respiratory failure: a multicenter study. Intensive Care Med 2009; 35 (5): 840-46
- Bulleri E, Fusi C, Bambi S, Pisani L. Patient-ventilator asynchronies: types, outcomes and nursing detection skills Acta Biomed 2018 Dec 7; 89 (7-S): 6-18
- Pohlman MC, McCallister KE, Schweickert WD, Pohlman AS, Nigos CP, Krishnan JA, et al. Excessive tidal volume from breath stacking during lung-protective ventilation for acute lung injury. Crit Care Med 2008; 36 (11): 3019-23